La glándula tiroides se encuentra en la parte anterior del cuello, debajo de la nuez de Adán, y tiene forma de mariposa. Es la encargada de producir las hormonas tiroideas, que controlan el metabolismo de todo el cuerpo, así como la función de muchos órganos, aparte de regular el ritmo cardíaco. También afecta a los músculos, huesos y al ciclo menstrual de la mujer.
Un mal funcionamiento puede producir infertilidad y también influye durante el embarazo, pues un descenso en su actividad puede tener graves consecuencias: aborto natural durante el primer trimestre del embarazo, un parto prematuro y problemas en el desarrollo cerebral del feto, aunque la madre no tenga síntomas de la enfermedad.
Te contamos cuál es la función de esta glándula en la gestación, cuáles son sus principales alteraciones y qué hacer para evitar sus posibles consecuencias.
Cómo interfiere la glándula tiroidea en el embarazo
Según el Hospital Clinic de Barcelona, las alteraciones tiroideas son la segunda causa de complicaciones endocrinológicas durante el embarazo, después de la diabetes.
El protocolo clínico realizado por este centro, junto al Hospital San Joan de Déu y el Centre de Medicina Fetal i Neonatal de Barcelona, explica que durante la gestación la glándula tiroidea incrementa la producción de hormonas en un 40-100% para cubrir las necesidades maternas y fetales.
Por eso, los problemas de tiroides pueden ser difíciles de diagnosticar durante el embarazo debido a las concentraciones más altas de hormonas tiroideas y a otros síntomas que se presentan tanto en el embarazo como en los trastornos de la tiroides. Detectar y tratar un mal funcionamiento de esta glándula es fundamental para evitar complicaciones graves en la gestación.
Además, que esta hormona materna es importante para el desarrollo cerebral y el sistema nervioso del bebé. Durante el primer trimestre, el feto depende del suministro de la hormona tiroidea de la madre, que llega a través de la placenta. Alrededor de la semana 12, la tiroides del bebé empieza a funcionar por sí sola, pero no produce suficiente hormona tiroidea hasta las 18 a 20 semanas de embarazo.
Dos hormonas relacionadas con el embarazo, la gonadotropina coriónica humana (hCG, por sus siglas en inglés) y el estrógeno, causan concentraciones más altas de la hormona tiroidea en la sangre. Durante el embarazo, en las mujeres sanas la tiroides se agranda ligeramente pero no lo suficiente como para que un profesional de atención médica la pueda palpar durante un examen físico.
Alteraciones de la tiroides en el embarazo
Hipotiroidismo
El hipotiroidismo complica entre 0.2 y 1% de los embarazos.
Puede ser difícil de detectar ya que algunos de los síntomas se confunden con los propios del embarazo como cansancio, estreñimiento, calambres musculares e incremento de peso.
Otras señales características de esta alteración de la tiroides son: Intolerancia al frío, edema, molestias en el túnel carpiano, piel seca y caída del cabello.
En cuanto a los efectos que esta complicación tiene en la gestación:
Cerca del 70% de mujeres con hipotiroidismo no tratado presentan ciclos anovulatorios y, consecuentemente, reducción de la fertilidad.
Se ha asociado a un incremento de pérdida fetal (20%), alteraciones estructurales (20%), preeclampsia (44%), anemia (33%), desprendimiento de placenta (20%), hemorragia postparto (20%) y bajo peso fetal al nacer (30%).
Se ha descrito una estrecha vinculación entre el hipotiroidismo no controlado y alteraciones en el neurodesarrollo fetal: mayor riesgo de alteración del desarrollo neurológico y puntuaciones más bajas en los test de inteligencia infantiles.
Todos estos efectos adversos graves parecen desaparecer o, en todo caso, disminuir si se lleva a cabo un buen control y tratamiento de la enfermedad, sobre todo ya desde el primer trimestre.
Hipertiroidismo
El exceso de hormona tiroidea puede deberse a casas autoinmunes (enfermedad de Graves), o bien estar producido por el propio embarazo de forma transitoria. Su prevalencia en la gestación es baja: entre 0.1% y 4%.
Las mismas hormonas placentarias pueden afectar a la producción de la tiroidea en la embarazada. De hecho, la propia hormona que nos sirve para el diagnóstico del embarazo en los test empleados, la HCG (hormona gonadotropina coriónica) puede estimular a la glándula tiroidea materna, sobre todo en el primer trimestre, y producir cuadros transitorios de hipertiroidismo.
Entre sus síntomas asociados: nerviosismo, insomnio, temblor, taquicardia, palpitaciones, aumento del número de deposiciones, hipertensión arterial, aumento de la sudoración, intolerancia al calor, pérdida de peso...
En caso de enfermedad de Graves puede observarse además una lesión en la piel característica.
Efectos sobre la gestación
El hipertiroidismo gestacional o transitorio no se ha asociado a importantes efectos en la madre ni el bebé, por lo que es recomendable su seguimiento pero no el tratamiento con fármacos antitiroideos. Suele ir asociado a náuseas y vómitos intensos.
En los casos severos se ha asociado a preeclampsia y/o eclampsia, restricción de crecimiento fetal (CIR), parto prematuro, taquicardia e hipertiroidismo fetal, crisis tirotóxica (enfermedad de Graves) con una mortalidad materna del 20-25% e insuficiencia cardíaca.
La sintomatología de la enfermedad de Graves puede confundirse con signos o síntomas típicos del embarazo normal, pero en caso de sintomatología hipertiroidea o signos sospechosos como el bocio, deberá estudiarse mediante pruebas de laboratorio que incluyan un perfil tiroideo y un estudio inmunológico.
La tiroiditis de Hashimoto
Es la causa más común de hipotiroidismo y afecta al 5% de la población adulta.
Según explica la Clínica Mayo, la inflamación de la enfermedad de Hashimoto, también conocida como tiroiditis linfocítica crónica, a menudo provoca la hipoactividad de la glándula tiroides (hipotiroidismo).
Afecta principalmente a las mujeres de mediana edad, pero también puede presentarse en hombres y mujeres de cualquier edad y en niños.
Los médicos evalúan la función tiroidea para ayudar a detectar esta enfermedad. El tratamiento de la enfermedad de Hashimoto con reemplazo de la hormona tiroidea, por lo general, es simple y eficaz.
Deficiencia de yodo
Este mineral es muy importante durante el embarazo porque la tiroides lo usa para producir la hormona tiroidea. Además, el bebé obtiene el yodo de la dieta materna. Por eso, la mujer necesitará consumir más yodo durante el embarazo (aproximadamente 250 microgramos por día).
La deficiencia de yodo durante la gestación se ha relacionado con aumento de abortos, mortalidad fetal y perinatal, bajo peso al nacer y alteraciones en el neurodesarrollo. A pesar de que la suplementación de yodo en la sal parece disminuir el riesgo de hipotiroidismo materno y fetal, cerca de una de cada 20 mujeres tiene valores bajos de yodo en orina.
Los productos lácteos, mariscos, huevos, carne, pollo y sal yodada, que es la que tiene yodo agregado, son buenas fuentes de yodo.
Para evitar déficit, los expertos recomiendan, recomienda (igual que otros expertos) tomar una vitamina prenatal con 150 microgramos de yodo para asegurarse de que la embarazada está obteniendo la cantidad suficiente, especialmente si no usa sal yodada.
La mejor medicina es la prevención
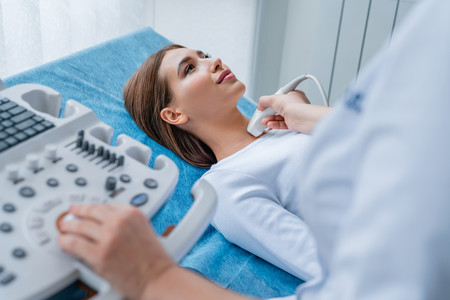
El protocolo de Barcelona explica que la mayoría de las sociedades científicas recomiendan la realización de cribado universal de disfunción tiroidea en el primer trimestre de la gestación.
Se recomendaría realizar un cribado selectivo en aquellas gestantes que presenten síntomas de disfunción tiroidea o presenten factores de riesgo de presentarla. Y añade el protocolo que dado que hay un gran número de mujeres gestantes de más de 36 años, es aconsejable realizar una prueba de disfunción tiroidea a todas las gestantes en el primer trimestre del embarazo.
En cuanto a la aparición de bocio, se recomienda la realización de estudios de función tiroidea en mujeres embarazadas asintomáticas de bajo riesgo, ya que, en el embarazo normal hasta un 30% de las gestantes pueden presentar alteraciones del tamaño de la glándula tiroidea o nódulos.
Según el Instituto de Enfermedades endocrinas del Departmento de Salud de Estadios Unidos, para detectar alteraciones de la glándula tiroidea en el embarazo, el médico revisará los síntomas y hará algunos análisis de sangre a la mujer para medir sus concentraciones de la hormona tiroidea. También puede buscar anticuerpos en la sangre para ver si la enfermedad de Graves o la enfermedad de Hashimoto están detrás de las causas.
Si la gestante tiene hipertiroidismo o hipotitoidismo leve, probablemente no necesite tratamiento. Si su hipertiroidismo está relacionado con la hiperémesis gravídica, solo necesita tratamiento para el vómito y la deshidratación.
Si la alteración es más grave, el médico puede recetar medicamentos con la intención de que la tiroides produzca menos o más hormonas tiroideas, para que llegue a la corriente sanguínea del bebé en la dosis adecuada.
Fotos | iStock
En Bebés y Más | Tiroides, fertilidad y riesgo de aborto los primeros meses del embarazo, Control de tiroides en embarazadas, Los últimos controles médicos antes del parto: en qué consisten y cuándo se realizan